牟成志医生的科普号
- 精选 垂体瘤手术,还在纠结显微镜还是内镜吗?
垂体瘤作为神经外科非常常见的良性肿瘤类型,因为其复杂的内分泌属性,以及特殊的解剖位置关系,一直以来是神经外科医生关注的焦点。随着设备技术手段的更新,关于垂体瘤的手术治疗方法在近十年来有巨大的改变,随之而来的是手术效果,其中包括全切率、垂体保护效果、脑脊液漏发生率等等,都得到了飞跃式的提高。如果说六七年前,还有医生去说经鼻垂体瘤手术,显微镜与内镜各有优势,我觉得彼时有的一辩,但是到了今天,如果仍有此讨论,只能说是尚未掌握内镜手术精髓的医生的挣扎。内镜技术,几乎可以说是为经鼻手术量身定制的技术手段,其抵近观察的巨大优势,几乎可以说是颠覆式的提升了垂体瘤手术的空间。只要是曾经经显微镜手术后的垂体瘤复发病人,来到我这里再次寻求手术,我们用内镜进去观察第一次手术的骨窗,硬膜切开面积,我们都会感叹上一代显微镜技术对这么狭小空间的操作的局限,骨窗小到只有二次内镜手术打开范围的1/3不到,怎么可能全面的观察到肿瘤,怎么可能将边边角角的肿瘤看到,更谈不到肿瘤假包膜的完整剥离。当然,内镜手术水平亦有高低,见过一些同仁在一些会议交流中拿出来交流的手术视频节选,作为精彩节选,仍然看不到清晰术野,看不到显微精准操作,更看不到双人默契配合,这类视频,竟然能被拿出来交流,只能认为该讲者对内镜手术的认知极限,仍然有待大幅提高。内镜手术,并不高深,只是一种技术手段,手段永远是为目的服务。可叹的是,有另一部分同仁,以内镜手术为目的,本该显微镜轻松完成的手术,这些同仁,一定要用并不太熟练,而且根本不适合在此处应用的内镜来完成,当把内镜作为目的,而不是利用起本该有的优点让他做该做的事,这事,受伤的,到底是自己的手术信心,还是患者呢?医者仁心,要做一件事,先问清楚自己,这件事是为自己还是为患者。本分还是要有,既然是一名肩负生命所托的医生。
 牟成志 副主任医师 山东省立医院 神经外科99人已读
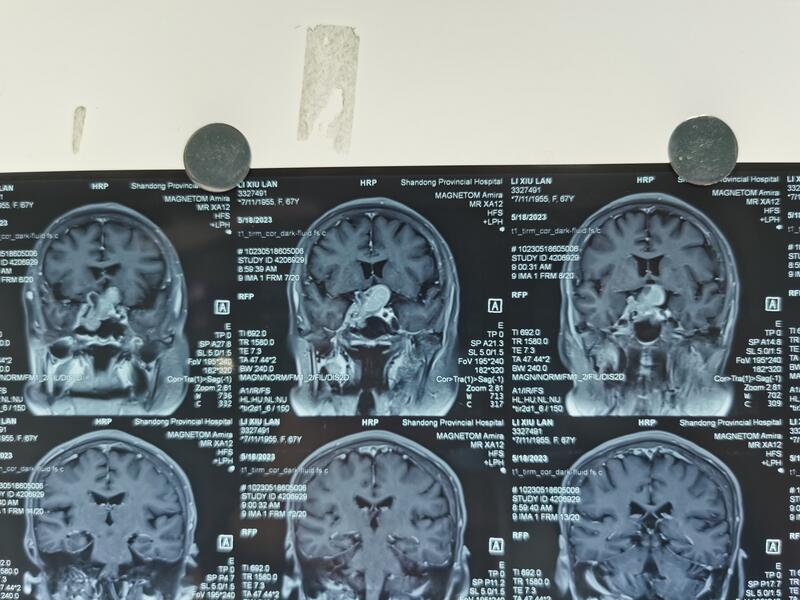
牟成志 副主任医师 山东省立医院 神经外科99人已读 - 精选 胶质瘤患者六年后回来复查,健步如飞,毫无复发征象。为他高兴。
推门而进,见到我就笑,我是一脸懵,完全没有印象。问诊以后才知道是六年前我做过的一个胶质瘤二到三级的病人。看了看去年的磁共振和前几次复查的ct,完全没有复发的征象。真心为他高兴。 早期发现,早期充分手术切除,术后早期规范放化疗,是胶质瘤的综合治疗的最佳方案。为我们团队这些年完成的工作而骄傲。
 牟成志 副主任医师 山东省立医院 神经外科1168人已读
牟成志 副主任医师 山东省立医院 神经外科1168人已读 - 精选 胶质瘤,在脑干延髓区域,该手术吗?
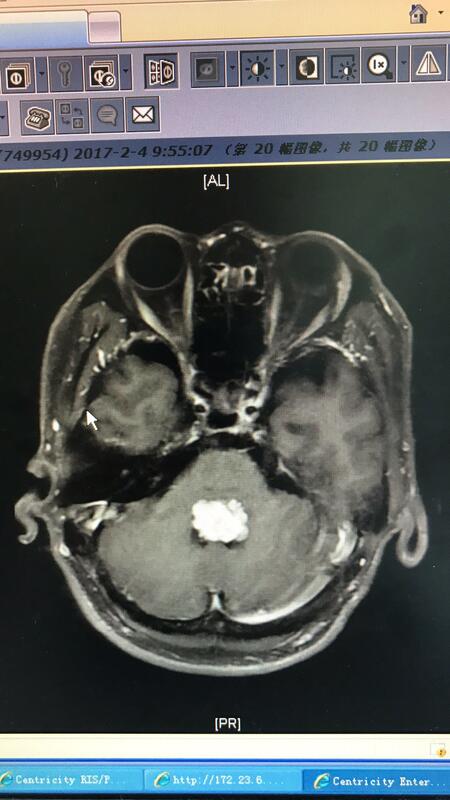
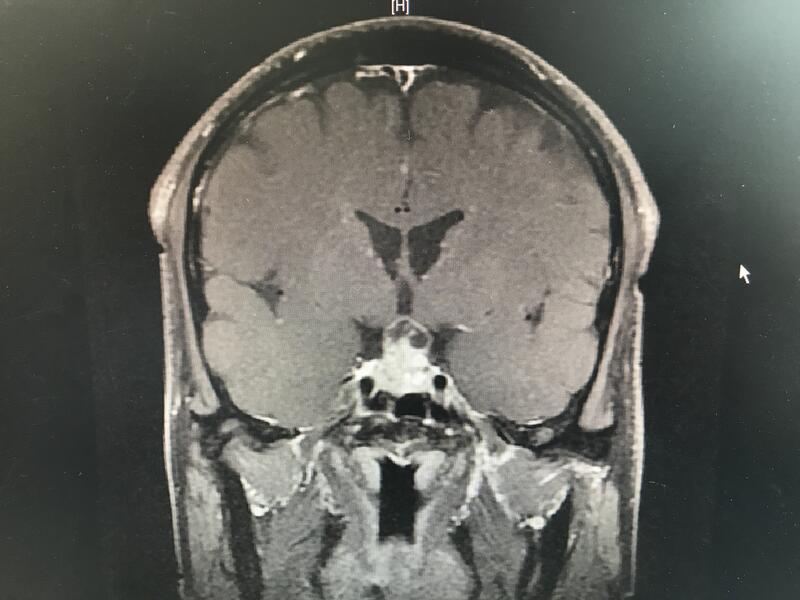
今天有幸参加了省神经外科年会。大师云集,会议邀请了北京天坛医院张力伟教授做了关于延髓区胶质瘤的手术治疗的讲演。这是对生命禁区的肿瘤的又一次突破与胜利,一个个精彩的病例让我们叹为观止,胶质瘤作为恶性肿瘤,脑干延髓区域常有发生,而且,最残酷的是,往往是青少年好在此区域发生胶质瘤。从大脑功能区域划分来说,脑干延髓区域是呼吸心跳等基本生命中枢区域,以往经验中,一般认为这个位置胶质瘤几乎无望。张力伟教授团队挑战了这个区域,谈到了很多心得,深深感受到同道们的孜孜以求。 回想起自己临床经验中也遇到过不少青少年脑干延髓区域的肿瘤。发病往往一开始是头痛恶心吐,进一步影像学检查,发现四脑室周边,脑干延髓区域肿瘤。遇到这样的病人,往往是热泪盈眶。那么年幼的生命含苞待放的花蕊一般,在以往观念中认为,这个区域是生命禁区,手术以后,呼吸停止心跳消失的几率很大,在老一辈医疗时代,没有手术显微镜没有显微神经外科技术,没有现代检查手段,这种疾病不可能被医治。到了近代,传统观念认为,青少年该区域肿瘤绝大部分是恶性程度极高,手术与否,患者都活不了多久,多数病患选择了姑息治疗,放弃手术,回家绝望的等待。 张教授今天的讲座非常有意义的一点是,他的团队通过这几年的经验积累发现,延髓脑干四脑室区域的胶质瘤,在手术后病理证实,并不是大多数是非常恶性,相反,大部分反而偏良性,并呼吁同行们,不要因禁区而惧怕,不要因医患现状而畏缩不前,生命重于天。 由此讲座我回想起在我们团队治疗经验中,这几年先后也做过一些脑干区域延髓区域以及四脑室周边的胶质瘤。恰好看到手机里存有一个病例资料,这是一个十二岁的小男孩,一个朋友的亲戚的孩子,找到我的时候孩子的父母是绝望的,因为很多医院已经判了这个孩子的死刑:这个位置肿瘤,没人敢做,恶性太高,回家吧。因为是朋友嘱托,加之孩子父母的无限信任与那么年轻孩子怯生生的眼神与求生的渴望,我们团队下定决心与病魔斗一把。有了家属的充分支持,我们放下所有束缚,采取手术切除。 手术很顺利,两个半小时肿瘤全切。术后病理证实为偏良性的节细胞胶质瘤,术后不需要放疗化疗。患儿活蹦乱跳回家上学去了,孩子父母经历了炼狱一样的经历。正如张力伟教授所言:医者应该有担当,不要惧怕挑战,才会战胜困难。 前几天孩子回来复查,他的父亲说,孩子恢复的很好,就一个问题:太调皮,咋办? 想到哪里写到哪里,争取系统一些。如有病情讨论,乐意一叙。
 牟成志 副主任医师 山东省立医院 神经外科6153人已读
牟成志 副主任医师 山东省立医院 神经外科6153人已读 - 精选 漫谈垂体瘤(2)
谈起垂体瘤,会想起很多很有意思的病例。分享几个在临床中的垂体瘤病人的小故事,算是提供一点经验或者说是参考: 患者一:这个患者其实一开始是患者家属,一个其他部位肿瘤的病人,术后快出院了,这位家属来探视他。查房时,这位家属在陪床,我们神经外科一看这个家属的面容,就感觉他存在肢端肥大的表现,就试探性的和他聊了聊他的身体状况,这位家属很随和,很坦诚的聊了自己身体状况,然后建议他排查一下垂体磁共振。然后,在他的亲戚出院那天他住进了我们病房,三天后经鼻切除了巨大生长激素型垂体腺瘤,四天后顺利出院。出院时和我们笑谈:我们这是买一送一。 生长激素类型垂体瘤是具有典型的肢端肥大表现的肿瘤,如果有神经外科医生在人群中多看一眼,可能就会发现一个生长激素肿瘤病人。如果有人在郑重其事的端详你,建议你可千万别问他:你瞅啥呢。或许,他是一名医生,可能会帮到你。共建和谐社会,靠你我,靠大家。 患者二:说起来这个男性患者求医之路很曲折,先是感觉看东西模糊,在当地医院诊断为白内障,点眼药水,不见效,又到我们医院眼科,建议查磁共振,发现垂体瘤压迫视神经,转到我们科。查房时,我观察他面容有激素底下的特征:胡须稀少,面部皮肤无光泽等。通过激素检查,果然泌乳素非常高。于是私下里,我问了一下患者:夫妻生活如何?患者对此问题很警觉,反问:怎么,还和这个有关?我向他解释了泌乳素是会引起男性患者性欲低下,出现ED表现的。患者似有万斤重担卸下,坚决要求手术。其实泌乳素腺瘤首选是药物治疗,但是考虑到患者视力急剧下降,且他强烈要求手术,于是我们手术全切了他的巨大垂体腺瘤。我记得他出院那天,坚决要求见到我,也是在私下里,紧紧握着我的手,说:大夫,我有想法了!我行了! 其实在门诊中也常有发现泌乳素腺瘤的患者,在我们的指导下服用一段时间药物,男性患者重新找到了春天,女性患者经期回复正常,喜得贵子。很多此类患者因背负很多世俗观念的重担长期苦闷。百折千回,寻的根源并得到根治后的狂喜,让我们神经外科医生感慨万千。 与其他中枢神经系统肿瘤不同,垂体瘤由于起源位置不同,有千变万化的症状。比如说听神经瘤,起源于听神经,症状非常典型:从耳鸣到失聪,附带一些其他颅神经症状,很多是先去耳鼻喉科看耳朵,然后转到我们这边治疗;再比如胶质瘤,很多首发症状是癫痫,或者头痛,直接就来神经外科了。垂体瘤则各式各样,因此,在众多症状中寻得蛛丝马迹,进而跟进探求真相,这是一名优秀神经外科医生的基本能力。 昨天首次尝试写了点东西,友人读了一下建议少些说教气,多点趣味性,遂趁开刀后这段小空闲成此篇。医学博大精深,做科普也好,谈经验也罢,不可能脱去学究气,下篇或许会谈谈垂体瘤病人最为关心的手术的问题,姑且写到这里,有时间就写几笔,权作消遣,想到哪里写到哪里,争取系统一些。如有病情讨论,乐意一叙。 本文系牟成志医生授权好大夫在线(www.haodf.com)发布,未经授权请勿转载。
牟成志 副主任医师 山东省立医院 神经外科1960人已读 - 必读!垂体瘤患者出院后注意事项
1、术后注意休息,加强营养,建议休息1个月,期间避免屏气、咳嗽及搬重物,保持大小便通畅。2、术后1个月内持续薄荷油滴鼻液滴鼻,避免鼻腔炎症及感冒。如鼻腔持续不适,可于术后2周耳鼻喉科门诊清理鼻腔。3、术后注意监测每日尿量,如超过2000ml为多尿,可能为尿崩症。应于当地医院就诊,检查血生化及控制尿量药物治疗。4、术后如出现无力、不思饮食、精神差等情况,可能为垂体功能低下表现。应于当地医院就诊,检查血垂体激素(甲功、生长激素、早8点促肾上腺皮质激素、早8点皮质醇),必要时行激素替代治疗。5、术后若头痛或发现鼻腔流出较多清水样液体,可能为脑脊液鼻漏,请先保持平卧位并立即到神经外科门急诊就诊,复查颅脑CT。6、术后定期复查垂体MRI平扫+增强:术后3个月,术后1年,术后5年内每年复查一次,若未发现肿瘤复发,则可术后5年后每2-3年复查一次。
于升远 主治医师 山东省立医院 神经外科994人已读 - 典型病例 去年做的一个手术网上展示视频。贴一下。
https://mp.weixin.qq.com/s/nQ1xkdbjnn44yThTxzdrWw
 牟成志 副主任医师 山东省立医院 神经外科1027人已读
牟成志 副主任医师 山东省立医院 神经外科1027人已读 - 垂体瘤 经鼻垂体瘤手术,怎样才算做的好?
这几天在整理一些手术资料,回顾了一下这些年来自己做的一些垂体瘤手术情况,简要的做了一些总结与内心的讨论。问了自己几个问题,简要记录与总结一下: 经鼻蝶垂体瘤切除术从我们开展,到今天,历时已经有近二十年历史。在山东省,我们医院,是最早开展鼻蝶手术的,也是完成例数最多的,这些数据都可以在有关档案部门检索得到。在读博士期间,跟自己的导师以及很多上级大夫上台完成了很多例鼻蝶手术,华山论剑一样的各有特点,手术说到底是技艺,像功夫一样,有打手,有大师。一些医生专注于一点,往往不太全面,而有些医生过于强调全面,却在细节上不拘小节,略显遗憾。鼻蝶手术,是在鼻孔内切颅底肿瘤,方寸之间做文章,大局观与细节控都应具备,在这些年跟上级医生的学习以及自己的探索中,日益体会其中奥妙。 有多少细节要考虑?1,如何不损伤或者极少损伤鼻腔黏膜;2,如何避免术后鼻中隔弯曲;3,如何杜绝术后鼻腔大出血的可能;4,如何避免鼻中隔穿孔;5,如何准确进入蝶窦;6,如何辨别鞍底;7,如何全切肿瘤;8,如何保护鞍隔;如何修补脑脊液漏;等等等等。其中,前4条,你会发现竟然是耳鼻喉科的范畴,那么,作为神经外科医生,有没有就这四条问题,虚心向耳鼻喉科医生请教学习与探讨? 方寸之地,奥妙无穷。回想起这些年经鼻蝶垂体瘤手术,经历了一个阶段又一个阶段的跨越。从开始显微镜下垂体瘤切除,到现在内镜下垂体瘤切除,新技术的出现,倒逼医生们改头换面的成长。个人体会是,内镜下垂体瘤切除的优点要远远大于显微镜下垂体瘤切除,内镜将术者的眼睛伸进了鞍内,伸到了海绵窦内,这是显微镜下无法到达的位置,在内镜医生手里已经是易如反掌。目力所及之处,操作自然得心应手。 内镜大大改变了经鼻垂体瘤切除术,在省内,我们医院,我们病房是较早转型到内镜手术的,从垂体瘤,到颅咽管瘤,到鞍隔脑膜瘤,我们内镜下完成的手术例数在省内名列前茅,应该感谢新技术的及时开展,比较着看了看自己这些年来的手术录像,尤其是比较了内镜与显微镜手术的全程,感慨万千。
 牟成志 副主任医师 山东省立医院 神经外科5041人已读
牟成志 副主任医师 山东省立医院 神经外科5041人已读 - 医学科普 漫谈垂体瘤(1)
受邀谈一下垂体瘤,回想自己专注于垂体瘤多年,也是积累了不少,不知从哪里开头,且写个引子: 随着医学影像学检查技术的日新月异,以及现代人对健康的关注,日常查体的普及,垂体瘤在人群中的检出率越来越高。说实话,在十几年前,作为神经外科医生,见到最多的病人是胶质瘤和脑膜瘤,而到了今天,垂体瘤大有赶超此两类肿瘤的趋势。 垂体瘤细谈起来很复杂,垂体作为人体最高级的内分泌指挥中心,掌管着全身激素水平的调节,这个位置的病变可能引起周身激素的变化,症状也因此千变万化,其症状可能涉及多个学科,比如会有偏盲(眼科),女性停经泌乳(妇科),男性性欲减退(男科),甲状腺功能改变(两腺科),病理性肥胖(内分泌),高血压,糖尿病,等等,不胜枚举。有垂体瘤诊疗经验的医生在遇到此类患者时心中有根弦,会在面对诊断困难时想到垂体瘤的可能,对于发现和排除相关疾病具有重要意义。疾病发现了,只是第一步。发现垂体瘤后,怎么办呢? 其实有一部分垂体瘤是不需要手术的,有一些垂体瘤是静止不动的。如开篇所说,在没有这么好的检查技术和频繁体检前,很多垂体瘤是在尸检中发现,生前从未被发现和诊治。还有一些垂体瘤是可以用药物控制的,比如泌乳素类型,目前国际公认的办法首选不是手术,是药物。除此之外,才会建议手术,手术又分为经鼻,开颅两种,经鼻又可以经内镜或显微镜,哪种手术方式是最适合的呢?这些问题,需要经验丰富的垂体瘤专长的医生进行详细了解后制定方案,在临床中,真的会遇到本不需要手术的开了刀,本来经鼻就可以轻松解决的开了颅,手术效果更是参差不齐。神经外科手术方式的选择是大学问,手术技巧更是大修行,真心希望患者朋友遇到最恰当的医生,得到最准确的诊疗方案,获得最佳治疗效果。 垂体瘤是良性肿瘤,在医患双方共同努力,准确处理下,会得到非常良好的疗效,话说,关之琳就是垂体瘤患者,依然是风华绝代的美女,信心与努力一定会得到回报的。 想到哪里写到哪里,争取系统一些。如有病情讨论,乐意一叙。
牟成志 副主任医师 山东省立医院 神经外科2127人已读





